TTP (thrombotisch-thrombozytopenische Purpura) ist ein medizinischer Notfall. Eine schnelle Diagnose und ein früher Therapiebeginn können Leben retten.6
Schauen Sie sich hierzu einleitend den Vortrag „Differentialdiagnose der TMA in der Notaufnahme“ von Prof. Dr. med. Quack, CA Klinikum Konstanz, vom diesjährigen 4. Kölner TMA-Symposium an:
Er zeigt in seinem 15 minütigen Vortrag auf, wie sich eine TMA im klinischen Alltag präsentieren kann und wie man in einem solchen Fall vorgehen kann.
Gemäß Leitlinien der internationalen Gesellschaft für Thrombose und Hämostase (International Society on Thrombosis and Haemostasis, ISTH) ist eine TTP bei Patienten mit Thrombozytopenie und mikroangiopathischer hämolytischer Anämie bei relativ erhaltener Nierenfunktion in Betracht zu ziehen2:
Neben diesen Laborbefunden und den klinischen Symptomen (s.o.) können weitere Laborwerte, v.a. erhöhte Werte für Laktatdehydrogenase (LDH), kardiales Troponin oder Kreatinin, auf eine Organschädigung hinweisen und so den Verdacht in Richtung TTP lenken.2
TTP ist in Betracht zu ziehen bei:
| Thrombozytopenie | Thrombozyten < 150 x 109/l meist schwer: Plättchen < 30 x 109/l |
|
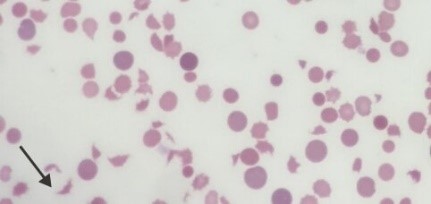
Mikroangiopathische hämolytische Anämie
|
Labor: Blutausstrich:
|
| Relativ erhaltene Nierenfunktion |
Mögliche Laborbefunde bei TTP, Abbildung mod nach2
Bestätigt wird die Diagnose der TTP durch den Nachweis einer erniedrigten ADAMTS13-Aktivität im Plasma von weniger als 10 % des Normwerts bzw. 10 IE/dl.2
Das Blut für diese (und auch alle anderen) Tests sollte vor Einleitung therapeutischer Maßnahmen, besonders eines Plasmaaustausches, abgenommen werden.2
Bei einer aTTP lassen sich bei der überwiegenden Mehrheit der Patienten Antikörper gegen das Enzym im Blut nachweisen. Bei einer cTTP sind keine Antikörper vorhanden; sie wird über den Nachweis von Mutationen im ADAMTS13-Gen bestätigt.1,2

Abbildung: Diagnose und Differentialdiagnose der TTP innerhalb der TMA; nach1
Differentialdiagnose der TTP
Die Differentialdiagnose der aTTP umfasst diverse Formen von thrombotischen Mikroangiopathien. Dazu gehören u. a. das Hämolytisch-Urämische Syndrom (HUS) in seinen unterschiedlichen Ausprägungen (Shiga-Toxin Escherichia coli assoziiertes HUS, STEC-HUS; atypisches HUS, aHUS; Streptococcus pneumonia assoziiertes HUS, SP-HUS) sowie verschiedene sekundäre TMA-Formen.3

Abbildung: Überblick über thrombotische Mikroangiopathien4
Assoziierte Erkrankungen4 (sekundäre TMA-Formen):
- Organtransplantation
- Infektionsinduziert (EBV, CMV, HIV etc.)
- Medikamenten-induziert (DITP)
- Malignitäts-induziert
- Schwangerschafts-induziert (HELLP-Syndrom, Präemklampsie)
- Autoimmunerkrankungen (z. B. SLE)
- Disseminierte intravasale Gerinnung (DIC)
- Heparin-induced Thrombozytopenia (HIT)
Einen praktischen Diagnosealgorithmus für Notaufnahmen finden Sie hier:
Hämolytisch-Urämisches Syndrom (HUS)
An ein HUS ist vor allem bei TMA mit einer starken Nierenbeteiligung, bis hin zum akuten Nierenversagen mit Urämie, zu denken. Am häufigsten ist das STEC-HUS, das durch Infektionen mit Shigatoxin produzierenden Escherichia coli Stämmen ausgelöst wird. Sehr selten tritt ein HUS nach einer Infektion mit Streptococcus pneumoniae auf (SP-HUS). Liegt keine entsprechende Infektion vor und ist eine schwere ADAMTS13-Defizienz ausgeschlossen, kommt ein atypisches Hämolytisch-Urämisches Syndrom (aHUS) infrage, dem eine übermäßige Aktivierung des Komplementsystems zugrunde liegt und das daher auch als komplement-vermitteltes HUS bezeichnet wird.3
Sekundäre TMA
Eine sekundäre TMA ist in Betracht zu ziehen, wenn
- eine Krebserkrankung,
- eine Infektion, einschl. HIV-Infektion
- eine Autoimmunerkrankung oder
- eine Schwangerschaft
vorliegt. Zudem können Organ- oder Stammzelltransplantationen und auch bestimmte Arzneimittel eine TMA auslösen.3
Sie wünschen sich noch mehr Wissen "auf die Ohren" dann hören Sie in unseren Podcast "Zebras on Air" in Episode 3 rein: "Thrombotische Mikroangiopathien – Orientierung im Diagnose-Dschungel"
- Kremer Hovinga JA et al. Nat Rev Dis Primers 2017; 3: 17020
- Zheng XL et al. J Thromb Haemost. 2020;18(10):2486-2495.
- Bommer M et al. Deutsches Ärzteblatt 2018; 115: 327-334
- Azoulay E. et al. Chest. 2017; 152(2):424-434.
- Özcan F et al. Med Klin Intensivmed Notfmed 2023; https://doi.org/10.1007/s00063-022-00982-w.
- Scully M et al. Br J Haematol. 2012;158(3):323-335
Weitere für Sie interessante Themen:
Header-Foto: iStock by Getty Images / Ridofranz
MAT-DE-2303121–v2.0-04/24