Coqueluche
La coqueluche est une maladie respiratoire hautement contagieuse causée par la bactérie bordetella pertussis qui vit dans la bouche, le nez et la gorge. Il s'agit d'une maladie qui progresse lentement (environ 4 à 8 semaines) et qui est particulièrement grave et même mortelle chez les jeunes bébés. La coqueluche se propage très facilement d'un enfant à l'autre grâce aux gouttes produites lors de la toux ou des éternuements. L'incidence de la coqueluche a chuté de plus de 90 % depuis les années 1950 dans les pays qui ont introduit la vaccination.1,2
Toutefois, elle demeure préoccupante en raison de l'augmentation du nombre d'enfants trop jeunes pour être vaccinés et parce que la maladie n'offre pas une immunité à vie ; les adolescents et les adultes courent un risque accru en raison de l'exposition moindre à cette maladie ou à la vaccination pendant l'enfance. Ce dernier groupe peut servir de réservoir pour la transmission aux jeunes enfants. Selon l'OMS, 139 535 cas de coqueluche ont été signalés dans le monde en 2016.3 La coqueluche typique est caractérisée par une toux persistante (plus de 3 semaines) dans la plupart des cas sans fièvre.
1. WHO. Pertussis vaccines, WHO position paper. Weekly Epidemiological Record. 28 Jan. 2005; No.4, 80: 29-40.
2. CDC. Achievements in public health, 1990-1999. Impact of vaccines universally recommended for children-United States, 1990-1998. Morbidity and Mortality Weekly Report. 02 April, 1999. 48(12):243-8.
3. WHO. Pertussis. Immunization,Vaccines and Biologicals. Updated May 2019. https://www.who.int/immunization/monitoring_surveillance/en/Accessed June 2019.
Dengue
La dengue est une maladie virale transmise par les moustiques. Le virus se transmet à l’homme par la piqûre des femelles infectées de moustiques, principalement de l’espèce Aedes aegypti, mais aussi dans une moindre mesure d’Aedes albopictus. Ce vecteur transmet également les virus du chikungunya, de la fièvre jaune et de Zika. On distingue 4 sérotypes, étroitement apparentés, du virus responsable de la dengue (DEN-1, DEN-2, DEN-3 et DEN-4). La guérison entraîne une immunité à vie contre le sérotype à l’origine de l’infection. En revanche, l’immunité croisée avec les autres sérotypes après guérison n’est que partielle et temporaire. Des infections ultérieures par d’autres sérotypes accroissent le risque de développer une dengue sévère.
La dengue peut se manifester comme une maladie grave de type grippal chez les nourrissons, les jeunes enfants et les adultes mais dont l’issue est rarement fatale. On suspectera la dengue en présence d’une forte fièvre (40°C), accompagnée de 2 des symptômes suivants: céphalées sévères, douleurs rétro-orbitaires, musculaires, articulaires, nausées, vomissements, adénopathie ou éruption cutanée. Les symptômes perdurent en général de 2 à 7 jours et apparaissent à la suite d’une période d’incubation de 4 à 10 jours après la piqûre d’un moustique infecté. La dengue sévère est une complication potentiellement mortelle due à une fuite plasmatique, une accumulation liquidienne, une détresse respiratoire, des hémorragies profuses ou une insuffisance des organes. Les signes d’alerte surviennent de 3 à 7 jours après les premiers symptômes, conjointement à une baisse de la température (en dessous de 38°C).


1. WHO. Dengue and severe dengue Fact sheet. Updated April 2019, accessed July 2019
Diphterie
La diphtérie est une maladie infectieuse causée par la bactérie Corynebacterium diphtheriae. Elle infecte principalement la gorge et les voies respiratoires supérieures et produit une toxine qui affecte d'autres organes. Dans les années 70, avant que les vaccins ne soient disponibles, on estimait qu'il y avait un million de cas et 50 000 à 60 000 décès par an dans les pays à revenu faible et moyen.1
La diphtérie peut toucher des personnes de tous âges, mais elle touche généralement les enfants non vaccinés. Avant l'introduction de la vaccination systématique contre la diphtérie, la maladie était l'une des principales causes de mortalité infantile. La diphtérie se présente habituellement sous la forme d'un mal de gorge, suivi de la formation d'une membrane épaisse à l'arrière de la gorge qui peut causer des difficultés respiratoires, une insuffisance cardiaque, une paralysie et même la mort.
1. WHO. Weekly epidemiological record. No. 31, 2017, 92, 417-436.https://apps.who.int/iris/bitstream/handle/10665/258681/WER9231.pdf;jsessionid=B1CC026FF7C35EBEC1910CB46DA4E2CE?sequence=1 Accessed June 2019.
Haemophilus influenzae type b
Haemophilus influenzae type B (Hib) est le plus fréquent chez les nourrissons et les enfants de moins de 5 ans1 et peut causer la méningite, la pneumonie et la bactériémie.2,3 Avant l'introduction de la vaccination contre cette bactérie, l'OMS a estimé qu'environ 2 milliards de personnes dans le monde étaient atteintes de cette maladie. Les infections à Hib ont causé 3 millions de cas de maladies graves et 400 000 décès par an, avec une incidence maximale chez les nourrissons âgés de 4 à 18 mois.4
Si la bactérie pénètre dans la circulation sanguine et se propage, elle peut causer divers types d'infection, comme la pneumonie, la méningite, la bactériémie, l'épiglottite, l'arthrite, la cellulite, l'ostéomyélite. Les symptômes peuvent varier selon la partie du corps qui est infectée.3 La méningite à Hib est souvent mortelle (dans 5-40% des cas selon les pays) et peut avoir des conséquences neurologiques telles que la surdité, la déficience motrice ou le retard mental.5
- CDC. Hib Vaccination: What Everyone Should Know. Vaccines and Preventable Diseases. Updated 2018.https://www.cdc.gov/vaccines/vpd/hib/public/index.html Accessed June 2019.
- WHO Immunization coverage. Updated July 2018.http://www.who.int/en/news-room/fact-sheets/detail/immunization-coverage Accessed June 2019.
- CDC. Haemophilus influenzae disease (including Hib). Signs and Symptoms. Updated February 2018.https://www.cdc.gov/hi-disease/about/symptoms.html Accessed June 2019.
- Peltola, H. Worldwide Haemophilus infuenzae type b disease at the beginning of the 21st century: global analysis of the disease burden 25 years after the use of the polysaccharide vaccine and a decade after the advent of conjugates. Clin Microbiol Rev 2000: 302-317.
- WHO. Introduction of Haemophilus influenzae type b vaccine into immunization programmes. WHO Department of Vaccines and Biologicals. 2000, Geneva, Switzerland.
Fièvre jaune
La fièvre jaune est une maladie hémorragique virale transmise par des moustiques infectés. Avant les campagnes de vaccination massive du milieu du XXe siècle, la fièvre jaune était l'une des épidémies les plus redoutées et les plus graves au monde à être provoquée sur presque tous les continents. Dans les années 1980, la maladie a ravivé et menacé une nouvelle génération en Afrique de l'Ouest et du Centre.1 Chaque année, on dénombre 200 000 cas de fièvre jaune, dont 30 000 sont mortels.2
Sur le petit nombre de patients présentant des symptômes graves, environ la moitié meurent dans les 7 à 10 jours.3 La maladie menace plus de 3 millions de voyageurs par an qui visitent les régions endémiques.4 Les premiers signes de la maladie sont généralement la fièvre, les frissons, les douleurs musculaires et les maux de tête, qui sont similaires à la grippe, la dengue ou le paludisme. Dans les formes les plus graves de la maladie, une rémission temporaire est suivie de l'apparition d'un syndrome hémorragique associé à des vomissements de sang noir, une jaunisse et une insuffisance rénale.


- WHO. The Yellow fever initiative: an introduction. WHO Emergencies preparedness, response.http://www.who.int/csr/disease/yellowfev/introduction/en/ Accessed June 2019.
- WHO Yellow Fever Fact Sheet No.100. Updated March 2014.http://www.searo.who.int/thailand/factsheets/fs0010/en/ Accessed June 2019.
- WHO Yellow Fever Fact Sheet. Updated May 2018. http://www.who.int/news-room/fact-sheets/detail/yellow-fever Accessed June 2019.
- Barnett, E.D., Wilder-Smith, A., Wilson, M.E. Yellow fever vaccines and international travellers. Expert Rev Vaccines 2008; 7(5):579-87.
Fièvre typhoïde
La fièvre typhoïde est une infection bactérienne potentiellement mortelle qui est devenue rare dans les pays industrialisés, mais parce qu'elle se transmet généralement par des aliments ou de l'eau contaminés, elle reste typique dans les pays à faible hygiène. Chaque année, jusqu'à 20 millions de personnes tombent malades à cause de la fièvre typhoïde, qui cause jusqu'à 161 000 décès.1
Les symptômes typiques sont des douleurs abdominales diffuses, peut-être une forte fièvre, l'anorexie, la diarrhée, la somnolence diurne et l'insomnie nocturne. Certains patients ont des éruptions cutanées. Les complications peuvent comprendre des saignements et des perforations gastro-intestinales, une insuffisance cardiaque et une encéphalite.
- WHO. Typhoid Fact Sheet. Updated January 2018. https://www.who.int/features/qa/typhoid-fever/en/. Accessed June 2019.
Grippe
La grippe saisonnière est une infection virale aiguë provoquée par un virus grippal. Il existe 3 types de grippe saisonnière – A, B et C. Les virus grippaux de type A se subdivisent en sous-types en fonction des différentes sortes et associations de protéines de surface du virus. Parmi les nombreux sous-types des virus grippaux A, les sous-types A(H1N1) et A(H3N2) circulent actuellement chez l’homme.Le virus grippal circulant A(H1N1) est aussi écrit A(H1N1)pdm09 puisqu’il a été à l’origine de la pandémie de 2009 et a ensuite remplacé le virus A(H1N1) de la grippe saisonnière qui circulait avant 2009. Seuls les virus grippaux de type A ont été à l’origine de pandémies.
Les virus de la grippe B en circulation peuvent être divisés en 2 principaux groupes, ou lignées, appelés les lignées B/Yamagata et B/Victoria. Les virus de la grippe B ne sont pas classés en sous-types.
Le virus grippal de type C n’est que très rarement détecté et ne cause généralement que des infections bénignes; ses répercussions sur la santé publique sont par conséquent de moindre importance.1
La grippe saisonnière se caractérise par l’apparition brutale d’une forte fièvre, de toux (généralement sèche), de céphalées, de douleurs musculaires et articulaires, de malaise général, de maux de gorge et d’écoulement nasal. La toux peut être grave et durer jusqu’à 2 semaines et plus.1
Elle peut entraîner une maladie grave ou un décès chez les personnes à haut risque. La période d’incubation (délai qui s’écoule entre le moment de l’affection et l’apparition des symptômes) est d’environ deux jours.1
- WHO - Fact-sheet Influenza (seasonal) http://www.who.int/news-room/fact-sheets/detail/influenza-(seasonal) Last accessed June 2019
Hépatite A
L'hépatite A est causée par un virus qui provoque une inflammation aiguë du foie. C'est la forme la plus courante de toutes les hépatites virales, avec environ 1,4 million de cas par an dans le monde.1 Elle est rarement mortelle, mais peut présenter des symptômes débilitants et parfois entraîner une insuffisance hépatique aiguë associée à une mortalité élevée.1
Le virus de l'hépatite A se transmet par ingestion d'aliments et d'eau contaminés ou par contact direct avec une personne infectieuse. Malgré les progrès de l'assainissement et de l'hygiène, l'hépatite A se manifeste de façon sporadique et dans des épidémies partout dans le monde, avec une tendance à la récurrence cyclique. L'apparition de la maladie se caractérise par un sentiment de malaise général, y compris fièvre, maux de tête, douleurs musculaires, fatigue et troubles gastro-intestinaux. La jaunisse (avec la peau et le blanc des yeux jaunissant) est souvent présente, surtout chez les adultes.2
1. WHO. Hepatitis A. Immunization, Vaccines and Biologicals. 2015 http://www.who.int/immunization/diseases/hepatitisA/en/ Accessed June 2019.
2. WHO. Hepatitis A Fact Sheet. Reviewed September 2018. https://www.who.int/news-room/fact-sheets/detail/hepatitis-a Accessed June 2019
Hépatite B
L'hépatite B est causée par un virus (VHB) qui attaque le foie et peut causer des pathologies aiguës et chroniques. Ce virus se transmet par contact avec du sang infecté et, dans une moindre mesure, d'autres liquides organiques. On estime que 257 millions de personnes vivent avec une infection par le virus de l'hépatite B.1 En 2015, l'hépatite B a entraîné 887 000 décès, principalement dus à des complications (y compris la cirrhose et le carcinome hépatocellulaire).1
L'hépatite B est un risque professionnel important pour les fournisseurs de soins de santé. La plupart des gens n'éprouvent aucun symptôme pendant la phase aiguë. Cependant, certaines personnes ont une maladie aiguë avec des symptômes de jaunisse, une fatigue extrême, des nausées, des vomissements, des urines foncées et quelques semaines de douleurs abdominales. Le risque de transition vers une maladie chronique est fréquent chez les nouveau-nés ou ceux dont le système immunitaire est affaibli. Cette infection chronique du foie peut par la suite évoluer vers une cirrhose ou un cancer du foie.1
- WHO. Hepatitis B fact sheet. WHO media centre. Updated July 2018.http://www.who.int/mediacentre/factsheets/fs204/en/ Accessed June 2019.
Infections à méningocoques
Les infections invasives à méningocoques sont causées par Neisseria meningitidis. Elles se caractérisent généralement par une infection du cerveau (méningite) et/ou du sang (septicémie ou intoxication sanguine).1 Une personne sur 10 qui développe la maladie invasiveen décède, et jusqu’à 20 % des personnes qui en réchappent souffrent de graves complications telles qu’une amputation, des cicatrices, une surdité ou une lésion cérébrale.2,3 Les premiers symptômes peuvent être trompeurs car ils s’apparentent à ceux de la grippe (irritabilité, fièvre, perte d’appétit)4 et compliquent donc la pose du diagnostic.sup>5 Il est essentiel de réagir rapidement car la maladie invasive peut entraîner la mort en moins de 24 heures.6
Les symptômes de la méningite à méningocoques incluent de la fièvre, des céphalées, une raideur de la nuque et, plus rarement, des nausées, des vomissements, une photophobie (sensibilité à la lumière) et une confusion.4 Le diagnostic des infections invasives à méningocoques s’effectue en vérifiant la présence de la bactérie Neisseria meningitidis dans des échantillons de sang ou de liquide céphalo-rachidien.1,2 Il existe de nombreux sérogroupes (ou types) de méningocoques pouvant être à l’origine des infections invasives à méningocoques, les plus courants étant les sérogroupes A, B, C, W, Y et, plus récemment, X en Afrique.7 La propagation récente d’un sérogroupe W virulent, qui a entraîné des épidémies au Royaume-Uni et dans plusieurs autres pays européens, en Afrique du Sud, au Brésil, en Argentine, au Chili et en Australie, illustre le caractère imprévisible de la méningite à méningocoques.8
- Meningitis Research Foundation. What are meningitis and septicaemia. Consulté en mars 2019. https://www.meningitis.org/meningitis/what-is-meningitis.
- CDC. Meningococcal disease – Diagnosis, Treatment, and Complications. Consulté en février 2019. https://www.cdc.gov/meningococcal/about/diagnosis-treatment.html
- Meningitis Now. After-effects of septicaemia. Consulté en février 2019. https://www.meningitisnow.org/meningitis-explained/after-meningitis/after-effects-of-septicaemia/
- CDC. Meningococcal disease – Signs and Symptoms. Consulté en mars 2019. https://www.cdc.gov/meningococcal/about/symptoms.html
- CDC. Meningococcal disease – Diagnosis, Treatment, and Complications. Consulté en mars 2019. https://www.cdc.gov/meningococcal/about/diagnosis-treatment.html
- Branco, R., Amoretti, C. et Tasker, R. Meningococcal disease and meningitis. Jornal de Pediatria. Volume 83, Numéro 7, 2011. Pages 46-53.
- Crum-Cianflone, N. et Sullivan, E. Meningococcal Vaccinations. Infectious Diseases and Therapy. Volume 5, Numéro 2, 2016. Pages 89-112.
- Mustapha, M., Marsh, J. et Harrison, L. Global epidemiology of capsular group W meningococcal disease (1970–2015): Multifocal emergence and persistence of hypervirulent sequence type (ST)-11 clonal complex. Vaccine. Volume 34, Numéro 13, 2016. Pages 1515-1523.
Poliomyélite
La polio (poliomyélite) a causé des millions de décès au cours des siècles. Il s'agit d'une maladie très contagieuse causée par un virus qui pénètre le système nerveux, causant une paralysie en quelques heures. Le virus se propage principalement par la voie fécale-orale, ou moins souvent par les aliments ou l'eau contaminés, et se multiplie dans l'intestin.
Grâce à l'Initiative mondiale pour l'éradication de la poliomyélite de l'OMS, les infections par le poliovirus de type sauvage ont chuté de plus de 99 % depuis 1988, passant d'environ 350 000 cas dans plus de 125 pays endémiques à 22 cas déclarés en 2017.1
Dans la plupart des cas, le patient infecté demeurera asymptomatique ou ne présentera que des symptômes semblables à ceux de la grippe, tels que fièvre, fatigue, maux de tête, vomissements, raideur de la nuque et douleurs aux membres. Cependant, 1 infection sur 200 entraîne une paralysie irréversible (généralement dans les jambes) et 5 à 10 % des personnes atteintes meurent si leurs muscles respiratoires sont atteints1
1. WHO. Fact sheet N°114. Updated March 2019. http://www.who.int/mediacentre/factsheets/fs114/en/ Accessed June 2019.
Rage
La rage est une maladie infectieuse d’origine virale qui est presque toujours mortelle une fois que les symptômes cliniques sont apparus. Dans une proportion allant jusqu’à 99% des cas chez l’homme, elle est transmise par des chiens domestiques, mais le virus peut infecter les animaux domestiques et les animaux sauvages. Il est transmis à l’homme en général par la salive des animaux infectés lors d’une morsure ou d’une égratignure.1 La rage est présente sur tous les continents sauf l’Antarctique mais plus de 95% des cas humains mortels surviennent en Asie et en Afrique.
La durée d’incubation de la rage est habituellement de 1 à 3 mois mais peut s’étendre de moins d’une semaine à 1 an, en fonction de facteurs tels que le site de pénétration du virus et la charge virale. Les symptômes initiaux comportent de la fièvre accompagnée de douleurs ou de fourmillements, démangeaisons ou sensations de brûlures inexpliquées (paresthésie) à l’endroit de la blessure. La propagation du virus dans le système nerveux central entraîne une inflammation progressive et mortelle de l’encéphale et de la moelle épinière.1
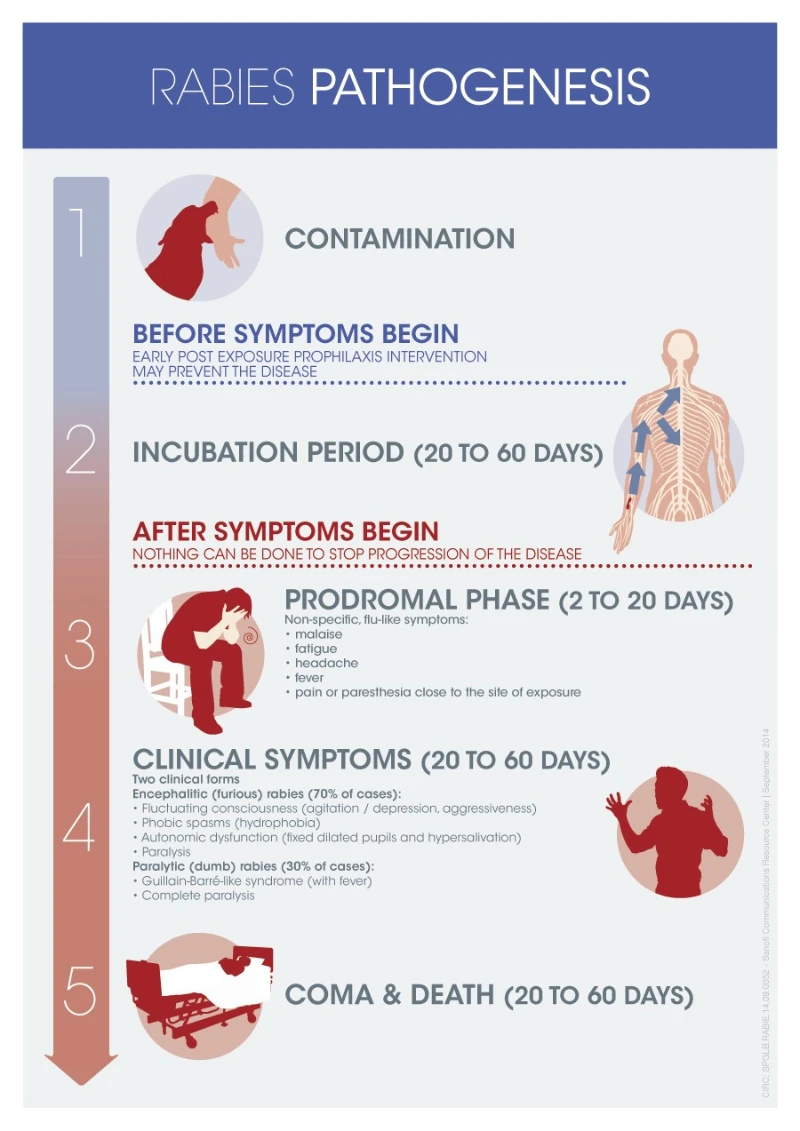
La rage existe sous 2 formes:
- La forme «furieuse», avec une hyperactivité du malade, une excitabilité, une hydrophobie (peur de l’eau) et parfois une aérophobie (peur des courants d’air ou de l’air frais). Le décès survient en quelques jours par arrêt cardiorespiratoire.
- La forme paralytique, dans environ 30% des cas humains. L’évolution est alors moins spectaculaire et en général plus longue que pour la rage furieuse. Les muscles se paralysent progressivement, à partir de l’endroit de la morsure ou de l’égratignure. Le coma s’installe lentement et le patient finit par mourir. Les cas de rage paralytique sont souvent mal diagnostiqués au début de la maladie, ce qui contribue à la sous-notification de la maladie.1
1. WHO. Rabies Fact sheet. Revised May 2019. http://www.who.int/mediacentre/factsheets/fs099/en/ last accessed July 2019
Tetanos
Le tétanos est une maladie non transmissible, obtenue suite à l'infection d'une coupure ou d'une plaie par les spores de la bactérie clostridium tetani ou par des procédures médicales effectuées dans des conditions aseptiques insuffisantes. Le tétanos peut survenir partout dans le monde, mais il est plus fréquent dans les pays à revenu faible et moyen, où la forme néonatale de la maladie est encore fréquente et désastreuse. Selon l'OMS, on estime que 34 000 nouveau-nés sont morts du tétanos néonatal en 2015.1 La plupart des cas de tétanos surviennent dans les 14 jours suivant l'infection. Elle se manifeste habituellement par des contractions du muscle de la mâchoire, suivies de spasmes des muscles du dos et de convulsions soudaines.
1. WHO Tetanus Fact Sheet. Updated May 2018 http://www.who.int/news-room/fact-sheets/detail/tetanus Accessed June 2019.